【たばこと肝臓】ニコチンや発がん物質が肝臓に与える恐ろしい影響

肝臓に起こるトラブルの主要な原因として挙げられるのが、糖質や脂質の過剰摂取、そしてアルコール摂取です。特にアルコールを過剰に摂取すると、重篤な肝疾患へと移行するリスクが高まります。
肝臓病といえばアルコールという具合に、まるで条件反射のように「アルコールは肝臓に対する悪」という図式がイメージされます。しかし肝臓以外の生活習慣病となると、アルコールよりも悪者のイメージが強い嗜好品があります。
たばこです。一般的にはたばこよりも毒性が少ないアルコールでさえ肝細胞にダメージを負わせるわけですから、「百害あって一利なし」の代表であるたばこが肝臓に悪影響を与えないとは思えませんよね・・・
「百害」中の「一害」は肝臓への影響!たばこが肝臓に悪いワケは?
まずはっきりさせておかなければならないことは、たばこは肝臓にも悪影響を与える、ということです。どうしても肝臓はお酒との相性の悪さが目立ちますが、たばこも同等の「悪」と考えましょう。
何しろたばこなんだから肝臓にもどこにもいいわけないじゃないかと思っている人もいたでしょう。その直観は素晴らしいのですが、たばこが肝臓に悪い「具体的な理由」がいくつかあります。
アルコールの場合、アルコール性脂肪肝から肝炎へ、そしてその先の重大疾患へと移行することはよく知られます。では、たばこが果たしてどんなメカニズムで肝臓に悪影響を与えるのでしょうか?
たばこといえばニコチン!ニコチンによる肝臓への悪影響とそのメカニズムは?
たばこの主な成分は、有害物質のニコチンです。ニコチンは、90%が肝臓で代謝され、主にコチニンと呼ばれる物質になります。ニコチン自体は有害ですが、コチニンは人体に害が出ない程度の自然毒(アルカロイド)です。
ですから、肝臓の重要な役割である代謝と解毒については、ニコチンに対しても無事に完了する・・・かに思われます。原理的には。しかし実際には、残念ながらそんなに単純な話ではありません。
というのも、1本のたばこを吸った際にすべてのニコチンがコチニンに代謝されないリスクがあるからです。アルコール代謝と同じく、ニコチン代謝も肝機能に個人差があるのではっきりしたことは言えないのですが。
ニコチン代謝の原理と肝臓への影響を説明するために、ちょっとグラフをご覧いただきます。
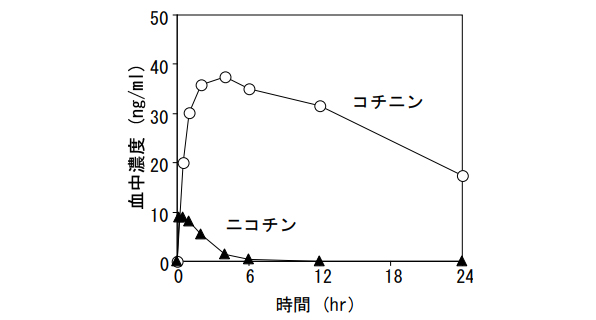
▼タバコ1本喫煙後の血中ニコチンおよびコチニン濃度推移
(出典:ニコチン代謝に個人差が生じる要因 – 中島美紀 金沢大学医薬保健研究域薬学系薬物代謝化学研究室)
グラフの血中ニコチン濃度に注目してほしいのですが、時間軸(横軸)で、血中にニコチンが入り込んでから約2時間くらい(つまり喫煙後約2時間)経過したところで、ニコチン濃度(縦軸)は喫煙直後の最大の約半分に減少しています。
このことから、ニコチンは約2時間で半減期(はんげんき)を迎えることがわかります。ここでの半減期は、放射性物質などの原子核崩壊による半減期とは異なり、血中濃度半減期という特殊な解釈になります。
簡単に言えば、ニコチンの分子量は血中で、2時間後には約半分になるという解釈で問題ありません。ということは、さらに2時間経過した喫煙4時間後には、最大時の25%にまで減少しているはずです。
ところが、グラフを見てわかるとおり、約4時間後には、実際にはもっと大きく減少します。しかしその間ニコチン代謝物質であるコチニンは増加を続け、ちょうど4時間後くらいに減少に転じます。
ちなみにコチニンの半減期は20時間という長時間になります。ということは、4時間経過後のニコチン濃度が最大時の25%よりもさらに少ない分は、肝臓でニコチンを代謝した分であることがわかります。
つまり、喫煙からだいたい4時間(ニコチン代謝物コチニンが増加する時間)は、肝臓がずっと「ニコチン代謝」という仕事を続けていることを意味します。ちなみにアルコール代謝はどうかというと・・・
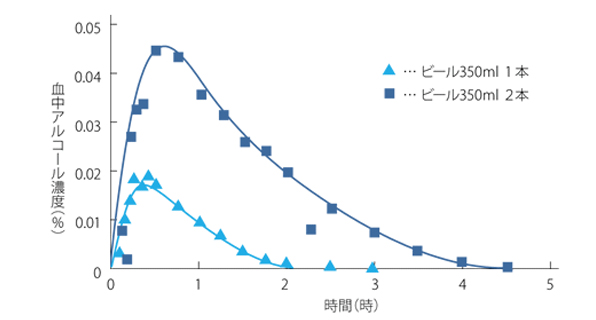
(出典:血中アルコール濃度の変化-アルコール代謝の仕組み|サッポロビール株式会社)
350mLのビール1缶で3時間、2缶で4時間半かかっています。アルコール代謝が肝臓疲労の原因になることはよく知られますが、実はニコチン代謝もアルコール代謝と同等の負荷を肝臓に与えている可能性があるのです。
代謝のために分泌される酵素の種類や量がアルコールとニコチンでは異なりますので、どちらのほうが肝臓への負担が大きいかは一概に言えません。また、2つのグラフの濃度単位が異なるため単純比較もできません。
ただし、たばこは1日に何本も吸う喫煙者が圧倒的に多く、とすると、1回の肝臓への負荷はそれほどでもないとしても、ヘビースモーカーの人は、1日中肝臓に負担をかけているかもしれないのです。
しかも、お酒の飲みすぎによる肝臓疲労でまず至るのが、無毒の「脂肪」の組織への付着(脂肪肝)であるのに対し、たばこの場合、有毒な「ニコチン」がそのまま血中に残ってしまうという怖い状況に至るのです。
ですから、お酒とたばこを単純比較することはできませんが、たばこのニコチンが肝臓や他の臓器に与える影響が決して小さくないことは、ご理解いただけるかと思います。
ニコチンが肝臓に与える間接的な悪影響
上の節でお話したのは、ニコチンを代謝する肝臓の労力とニコチン自体の毒性がそのままたばこによる肝臓への悪影響となる、といったお話でした。しかしまだニコチンによる肝臓への悪影響はあります。
というのも、実は、ニコチンによって交感神経への特殊な刺激が伝わったり血流に変化が起こったりするため、インスリンの分泌に異変が起こるからです。インスリン分泌異常が、肝臓への悪影響の原因となります。
「インスリンって、血糖値を下げる物質なんじゃないの?」と思うかもしれませんが、インスリンは糖質代謝に加え、脂質代謝にも重要な役割を果たしているのです。
つまり、たばこは脂質異常症(高脂血症)の原因になると考えられるのです。特に、肝臓で分泌されるLDLコレステロール(悪玉コレステロール)の量が増加します。この時点ですでに肝臓への負担が増大することを意味します。
インスリンの脂質代謝機能の低下が起これば当然トリグリセライド(中性脂肪)の値が高くなります。中性脂肪の増加は肝細胞の一部を破壊し、肝機能値のALT(GPT)を上昇させる原因になります。
余談ですが、インスリンの機能低下は血糖値の上昇の原因にもつながるので、糖尿病リスクも増加することはよく知られますね。
また、喫煙により活性酸素が発生しますので、肝臓および他臓器の発がんリスクも上昇します。活性酸素の誘発は喫煙に限ったことではありませんが、たばこによるリスクは特に大きいです。
ニコチン以外のたばこによる生成物が肝臓に与える悪影響も重大!
たばこの害悪は、ニコチンによる毒性・依存性は当然ですが、ニコチン以外の化合物にはさまざまな発がん性物質が含まれていることにも起因すると考えられています。
副流煙(ふくりゅうえん)による受動喫煙の問題が国家レベルで盛んに取り上げられている昨今ですが、主に喫煙者に害を与える主流煙(しゅりゅうえん)に問題がないわけではもちろんありません。
- 国産たばこの主流煙に含まれる主な成分(ニコチン以外)
-
- たばこ特異的ニトロソアミン(TSNA)・・・たばこ葉アルカロイド
- 多環芳香族炭化水素(PAH)・・・大量の活性酸素を発生させる発がん性物質
- アルデヒド類・・・ホルムアルデヒド、アセトアルデヒド
上記はいずれも毒物ですから、肝臓で代謝が行われます。つまりそれだけ肝臓への負担がかかります。特にアセトアルデヒドは、肝臓で分泌されるアセトアルデヒド「脱水素酵素」により分解され、解毒されます。
アセトアルデヒドはアルコール代謝の過程で分解されることはよく知られますが、実は喫煙によっても非常に高濃度のアセトアルデヒドが発生することが知られています。
アルコールが肝臓への大きな負担になるのは、アセトアルデヒドが肝細胞に対する強い毒性(肝毒性)を示すからです。つまり、喫煙によっても強い肝毒性により、肝臓が大きなダメージを受けるリスクが高いと考えられるのです。
よく「お酒と一緒に喫煙する人の肝毒、発がんリスクは高い」と言われますが、高濃度のアセトアルデヒドをアルコールとたばこから一気に発生させているわけですから、単なるウワサではないことが想像できますね。
たばこが肝臓に与える実際のダメージを検証する
肝機能の状態を示すもっともベーシックな数値は、ALT(GPT)、AST(GOT)、γGTP(γはガンマ)です。ほかにもALPとかLAPとかLDとかコリンエステラーゼとか、肝機能を示す数値はとにかくいろいろあります。
しかしALT(GPT)、AST(GOT)、γGTPの数値が基準値よりも高値を示すことで、なんらかの肝機能障害が起こっている確率が高いことがわかります。ということは、喫煙によってこれら3種類の数値に悪化がみられるのではないか・・・
の推測は十分成り立ちます。実際、喫煙本数が多い人ほどC型肝炎の発症リスクが高く、また肝変性(組織の線維化)のリスクも高いのではないかと考えられています。
喫煙と肝機能値の相関関係について、男性勤労者を対象とした調査の興味深いデータをご紹介します。喫煙経験者(10年以上の禁煙者)と現行喫煙者を被検者とした対照実験ですのデータになります。
ちなみにこの調査の被検者は全員男性で965人、平均年齢42±10歳、喫煙率42.6%で、2011年に実施された調査です。
| 禁煙者(上段)、喫煙者(下段)それぞれの肝機能値ラベル | 禁煙後、喫煙後10年間の肝機能値の推移 |
|---|---|
| ALT(GPT)・禁煙者 | 1~10年目で低値(有意な差はなし) |
| ALT(GPT)・喫煙者 | 1~3年目で低値(有意な差はなし)、4~6年目で有意な上昇を認める |
| AST(GOT)・禁煙者 | 1~10年目で低値(有意な差はなし) |
| AST(GOT)・喫煙者 | 2年目~10年目までに有意な上昇を認める |
| γGTP・禁煙者 | 1~10年目で1.0~6.0mg/dL(高値だが有意な上昇なし) |
| γGTP・喫煙者 | 有意な差はなし |
上記の調査では、アルコール摂取の習慣や運動の有無、食生活については触れていないので、肝機能値の変動のすべてが喫煙によるものとは言えません。また、たばこの本数による揺れも反映されていません。
ただ、アルコールによる影響は、ALT(GPT)、AST(GOT)に反映しないわけではありませんが、多くはγGTPに反映すると考えられます。γGTPに有意な差がみられないのは、アルコールによる影響が小さかった可能性があります。
しかし事実として、ALT(GPT)では4~6年目に、AST(GOT)は2年目以降、喫煙者に有意な上昇がみられたという結果から、たばこによる肝臓への悪影響が懸念されるデータでした。
と同時に、禁煙者はALT(GPT)、AST(GOT)とも正常もしくは悪化しない状況であったということにも注目です。過去に喫煙の経験があっても、禁煙によって肝機能を正常化できる可能性が高まったともいえるデータです。
アルコールだけでなくたばこの面からも肝臓への負荷を考慮したい
今回はたばこが肝臓におよぼす影響をテーマとしてお話してきました。アルコールと違ってたばこによる肝臓への影響についてはまだ一般化されていない印象もありました。
しかし今回はさまざまな科学的データをできるだけ採用して説明してきましたので、たばこが肝臓に与える影響が少しでも具体的に見えれば幸いなのですが、いかがでしたでしょうか。
いずれのデータからも、肝臓に対するたばこの影響が高そうだということを実感していただけたなら、アルコールだけでなく、たばこの面からも肝臓への負荷をぜひ考慮していただきたいと思います。