肝臓にできる腫瘍の種類一覧。良性でも経過観察が重要な理由
肝臓に腫瘍(しゅよう)が見つかったなどというと、ヒヤッとしますよね。あまり病気に詳しくない人からすると「肝臓に腫瘍があります」などとお医者さんに言われた時点で目の前が真っ暗になってしまうかもしれません。
確かに、肝臓に腫瘍ができるケースとして真っ先に思い浮かぶのが「肝臓がん」でしょうし、肝臓がんも近年だいぶ治りやすくなってはいますがその場合は顔面蒼白の状態でしょう。
しかし、肝臓にできる腫瘍というのは、がん以外にも存外たくさんあるんです。
肝臓にできる腫瘍。悪性腫瘍のがんと、良性腫瘍の8種類
肝臓にできる腫瘍は肝臓がんだけではありません。どうしても肝臓がんが怖いため、肝臓の腫瘍のなかではよく知られ、非常におそれられていますが、ほかの腫瘍についてもある程度の警戒は必要です。
肝臓にできる腫瘍の種類は、主要なもので「9種類」あります。
肝臓の悪性腫瘍が「肝臓がん(肝がん、肝細胞がんなど)」です。肝臓がん以外の良性腫瘍は発症確率はそれほど高くはありませんが、いちおう主要なもので「8種類」にもおよびます。
- 肝臓にできる良性腫瘍の種類
-
- 肝血管腫
- 肝細胞腺腫
- 血管筋脂肪腫
- 胆管嚢胞腺腫
- 限局性結節性過形成
- 腺腫様過形成
- 肝嚢胞
- その他(結節性再生性過形成・大再生結節・炎症性偽腫瘍)
(参考:肝臓の良性腫瘍-東京慈恵会医科大学外科学講座より)
それぞれ肝臓にできる良性腫瘍について、簡単に説明を加えてまいりますね。
肝臓腫瘍の中で最も多くみられる肝血管腫
肝血管腫(かんけっかんしゅ)は、肝臓にできる腫瘍としては最も発症確率が高い疾患です。肝血管腫は肝臓にできる良性腫瘍の中では、その発生率は「4.8%」と群を抜いています。
肝血管腫の原因は詳しく判明していません。ただ、疑われる要因として遺伝、肝機能障害、ホルモンバランスによる影響があげられています。
ホルモンバランスの変化が多くみられる女性の方に多く発症する傾向があるとされていますが、アルコールの摂取も原因ではないのかという説もあがってきています。
この病気については別途専用ページを設けていますので、詳細についてはこちらをご覧ください。
発症する患者に特定の条件がつく!?肝細胞腺腫
どんな病気でも、高齢者に多いとか、太りすぎの人に多いとか、運動が少なくストレスが多い人に発症しやすいなど、いろいろな条件がつくものです。その人が悪いと言いたいわけではなく、あくまでも客観的総意です。
肝細胞線腫(かんさいぼうせんしゅ)についても、特に欧米では、ピルを使用する若い女性に、圧倒的に多いという一種の条件がつきます。しかし日本の場合、ピルを使用する女性の数自体が少ないです。
そのため、肝細胞線腫の人種による傾向に関しては、現状定かではありません(日本人の発症確率が低いとは必ずしも言えません)。性差でいえば、女性に多いのは日本も欧米も同じです。
肝細胞線腫を発症すると、その合併症として糖尿病Ⅰa型を発症する確率が高くなるという傾向があります。ふつう糖尿病による合併症が懸念されることが多いですが、肝細胞線腫についてはまったく逆なんですね。
肝細胞線腫は良性腫瘍ですが、この点だけはちょっと気を付けたほうがよいといえるでしょう。
腎臓によくみられるが肝臓にもまれにできる血管筋脂肪腫
血管筋脂肪腫(けっかんきんしぼうしゅ)は、どちらかといえば腎臓に見られることが多い良性腫瘍です。肝臓でみられることは珍しいといえるでしょう。原則として、血管筋脂肪腫は治療の必要がありません。
ただし、まれな血管筋脂肪腫のなかにもまれに悪性化の経過をたどってしまう良性腫瘍もありますので、経過観察は必要になります。悪性化(腫瘍の増大)の傾向が見られれば切除が必要になります。
良性でも外科的治療が必須!胆管嚢胞腺腫
30代以上の女性に多くみられる良性腫瘍です。少し難しいかもしれませんが、胆管嚢胞腺腫(たんかんのうほうせんしゅ)は「多房性嚢胞性腫瘍」と呼ばれる良性腫瘍の一種です。
良性腫瘍ではありますが、比較的悪性化しやすい腫瘍なので、胆管嚢胞腺腫は発見次第切除することが望まれます。
男女問わずまれにみられる限局性結節性過形成
肝臓にできる良性腫瘍は、どちらかといえば女性に多くみられる傾向があります。しかし日本における限局性結節性過形成(げんきょくせいけっせつせいかけいせい)は、男女の性差は大きくありません。
症例自体は多くなく、まれな部類に入ります。良性腫瘍の限局性結節性過形成は、特に切除などの処置、治療の必要はありません。
良性だけれど・・・非常に深刻な腺腫様過形成
良性腫瘍とはいっても、決して油断することができない種類の腫瘍もあります。肝臓の良性腫瘍である腺腫様過形成(せんしゅようかけいせい)はまさにそのタイプの腫瘍で、警戒が必要です。
というのも、腺腫様過形成は「肝がんの前段階」と解釈されることが多く、このまま放置すれば、いずれ肝がんへのステージ進行を見る危険性が極めて高くなる良性腫瘍だからです。
あくまでも良性腫瘍なので、腺腫様過形成が見られたら必ず切除しなければならないというものでもありませんが、安心のために切除する事例は多いです。切除しなくても、厳重な経過観察が必要になります。
組織の増殖、悪性化が見られれば、直ちに切除する必要が生じます。
多くは良好な経過をたどる肝嚢胞
肝嚢胞(かんのうほう)は、病理病変というよりも、どちらかといえば構造的な病変で、多くの肝嚢胞で特別な治療は行われません。経過観察が必要にはなります。先天性のものと後天性のものとがあります。
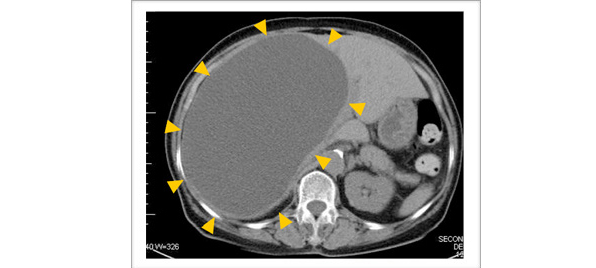
(出典:腹腔鏡下胆嚢胞開窓術-IMSグループ医療法人社団明芳会板橋中央総合病院より)
ただし、上画像のようにかなり巨大な肝嚢胞ができることもあります。この場合では、腹部膨満などの小さからぬ違和感を覚えることが多く、切除が推奨されることもあります。
上記以外の良性肝腫瘍も要注意!
肝臓にできる良性腫瘍の種類は意外と多く、ここまでお話してきた良性腫瘍以外のものもあります。たとえば、
- 結節性再生性過形成
- 大再生結節
- 炎症性偽腫瘍
などが挙げられます。いずれも発症確率は高くありません。結節性再生性過形成(けっせつせいさいせいせいかけいせい)ができたとしても、大きな問題には進展しませんので、治療の必要はありません。
しかし大再生結節(だいさいせいけっせつ)の場合、切除が必要になります。というのも、大再生結節の場合、切除なしに肝細胞がんと区別することが困難だからです。
切除して、万一肝細胞がんであることがわかれば、当然厳重な治療が必要になります。そうでなければ(つまり、大再生結節であれば)、切除後は特に治療などの必要はありません。
最後に炎症性偽腫瘍(えんしょうせいぎしゅよう)は、「偽腫瘍」と呼ばれるくらいですから、こちらも肝細胞がんとの区別が困難な場合が多いです。炎症性偽腫瘍では、肝生検によってがんの可能性をチェックします。
仮に良性の炎症性偽腫瘍の確認がとれたとしても、組織の増大や悪性化の可能性が残る腫瘍なので、経過観察が必要になり、万一そうした傾向が見られれば、炎症性偽腫瘍の切除が必要になります。
「腫瘍」だからといって慌てないで。でも「良性」でも油断はしないで
医療従事者でもなければ、たいていは医学的な専門知識を持ちませんので、「腫瘍」ときいただけでちょっとびっくりしますよね?しかもそれが「あなたの肝臓にあります」なんて言われたらなおさらです。
しかし「腫瘍」というのは、たとえば皮膚にポツンとできる「おでき」であっても、これは「広義の腫瘍」と解釈されます。もちろんそれが「悪性腫瘍(がん)」である可能性もゼロではありません。
そうはいってもたいていの場合、皮膚にできた「おでき」を見て、「もしかしたらこれは悪性腫瘍かもしれない!」などとはなりませんよね?肝臓の腫瘍でも、理屈はこれと同じ、慌てることはありません。
ただし、肝臓にできる腫瘍は、皮膚にできる「おでき」とくらべれば悪性の可能性が高いですから、必ず詳細・精密な検査が必要になります。結果として「良性」であれば、多くは今回お話した腫瘍になります。
とはいえ、肝臓にできる良性腫瘍の場合、上でお話してきたように、中には悪性化する危険性をはらむ良性腫瘍もありますので、油断だけはしないよう、しっかりと経過観察をいていただきたいと思います。